Bestraling bij borstkanker
Deze informatie is gecontroleerd door deskundigen.
Naar colofonBestraling kan een behandeling zijn bij borstkanker. Hoeveel bestralingen nodig zijn en in welke dosis, hangt af van de soort borstkanker die je hebt en van het stadium van de ziekte. Meestal krijg je naast bestraling ook andere behandelingen.

Lees op deze pagina over:
- Wat is bestraling?
- Hoe gaat bestraling bij borstkanker?
- Bestraling van je borst na de borstsparende operatie
- Bestraling bij uitzaaiingen in de lymfeklieren
- Bestraling na de borstamputatie
- Bestraling bij borstkanker die terugkomt
- Protonentherapie bij borstkanker
- Bijwerkingen van bestraling bij borstkanker
- Blijvende klachten na bestraling
- Bespreek de voor- en nadelen van bestraling met je arts
Of ga naar de informatie over bestraling bij uitgezaaide borstkanker.
Wat is bestraling?
Bestraling is de behandeling van kanker met straling. Het doel: kankercellen kapotmaken en gezonde cellen zoveel mogelijk heel laten. De radiotherapeut bestraalt alleen de plek van de tumor of uitzaaiingen. Een ander woord voor bestraling is radiotherapie.
De straling komt uit een bestralingstoestel. De straling gaat van buitenaf door je huid heen. De radiotherapeut bepaalt hoeveel straling je krijgt en de precieze plek waar je wordt bestraald.
Hoe gaat bestraling bij borstkanker?
Voordat de behandeling met bestraling begint, krijg je bijna altijd een CT-scan. Hiermee bepaalt de radiotherapeut welke plek straling krijgt.
Deze scan heet een plannings-CT. Want met de informatie van deze scan maakt de arts een bestralingsplan.
De bestraling krijg je in een speciale ruimte in het ziekenhuis. Je ligt daar op je rug, op een behandeltafel. Je armen liggen omhoog in armsteunen. De medewerkers van de bestralingsafdeling stellen het bestralingstoestel in.
Daarna begint de bestraling. Daar voel je niets van. De bestraling duurt een paar minuten.
Adem inhouden tijdens bestraling
Ligt je hart vlak achter het gebied dat bestraald wordt, dan kan er straling op je hart komen. De straling kan je hart beschadigen.
Je hebt een groter risico op hartschade:
- als je linkerborst bestraald wordt
- als je bestraling krijgt op de plek waar je linkerborst is weggehaald
- als de lymfeklieren achter je borstbeen bestraald worden
Om schade aan je hart te voorkomen, helpt het om tijdens de bestraling diep in te ademen en je adem in te houden voor ongeveer 20 seconden. Dit heet de breath-hold techniek. Doordat je inademt vullen je longen zich met lucht. Zo komt je hart verder weg te liggen van het gebied dat de bestraling krijgt.
Iedere keer dat je bestraling krijgt, doe je de breath-hold techniek een aantal keer.
Voordat de behandeling met bestraling start, krijg je oefeningen waarmee je leert je adem 20 tot 30 seconden in te houden.
Bestraling van je borst na een borstsparende operatie
Na een borstsparende operatie krijg je meestal bestraling. Doel: kankercellen kapotmaken die misschien in je borst zijn achtergebleven. Hierdoor wordt de kans kleiner dat de kanker terugkomt in je geopereerde borst.
Je start zo’n 4 tot 6 weken na de operatie met de bestraling. Dan is de wond van de operatie meestal goed genoeg genezen. En dan is ook je oksel genoeg hersteld zodat je in de juiste houding kunt liggen. Soms is het nodig om langer te wachten met bestralen. Bijvoorbeeld als je na de operatie eerst chemotherapie krijgt of als je wond niet goed geneest.
De bestralingsarts bespreekt met je of de hele borst bestraald wordt of alleen het deel waar de tumor zat.
Je krijgt 1 tot 3 weken lang elke werkdag bestraling. Dat duurt elke keer een paar minuten. De arts bespreekt met je hoeveel bestralingen je nodig hebt.
Soms geen aanvullende bestraling
Soms stelt de arts voor om geen bestraling te doen als aanvullende behandeling. Bijvoorbeeld als je vooruitzichten ook zonder bestraling goed zijn. Dit kan zo zijn als je ouder dan 70 jaar bent en de borsttumor gunstige kenmerken had.
Boost-bestraling van een deel van de borst
Is het risico groot dat de borstkanker weer terugkomt? Dan kun je bij bestraling van je hele borst ook een boost-bestraling krijgen. Dit is een extra dosis straling op de plek waar de tumor heeft gezeten. De extra straling maakt de kans op terugkeer van de kanker kleiner.
Een boost-bestraling heeft ook nadelen. Doordat je borst meer straling krijgt, kun je meer last hebben van de bijwerkingen van bestraling. Zoals verlittekening (fibrose) in het gebied dat bestraald is. Dat betekent dat je veel littekenweefsel hebt. De huid is daar dan dikker en strakker. Door fibrose kan je borst pijn doen. Je borst kan er ook anders uitzien.
Je arts bespreekt de voordelen en de nadelen van een boost-bestraling met je. Daarna besluit je samen met de arts of deze behandeling kiest.
Is bestraling altijd nodig na chemotherapie en een operatie?
Na chemotherapie en/of immunotherapie en een borstoperatie krijg je meestal ook nog bestraling. Dat is de standaardbehandeling.
Maar soms werkt chemotherapie en/of immunotherapie heel goed. De arts (patholoog) vindt dan geen kankercellen meer in het weggehaalde weefsel. In deze situatie is bestraling misschien niet meer nodig. In de Descartes studie onderzoeken ze dit.
Zijn er bij jou geen kankercellen meer gevonden in het weggehaalde weefsel? Dan kun je misschien meedoen aan deze studie. Je wordt dan dus niet bestraald. Wel krijg je 5 jaar lang controles en elk jaar een mammografie en lichamelijk onderzoek.
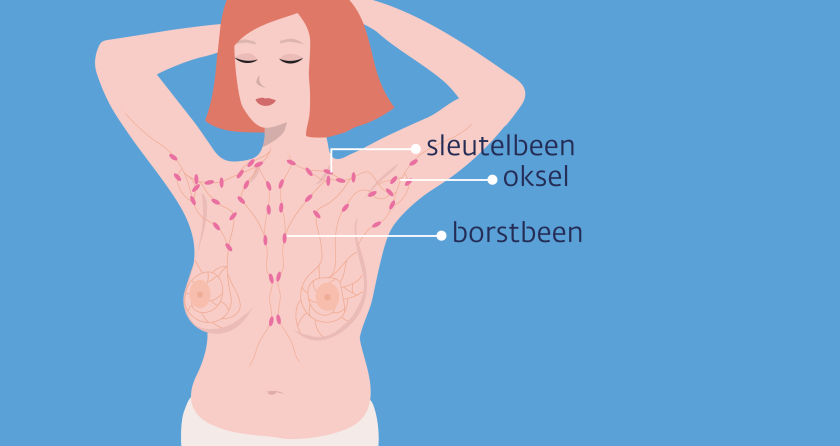
Bestraling bij uitzaaiingen in de lymfeklieren
Zijn er uitzaaiingen in de lymfeklieren gevonden? Of heb je een grote kans op lymfeklieruitzaaiingen? Dan kan de arts voorstellen om de lymfeklieren in je oksel, rond je sleutelbeen en/of bij het borstbeen te bestralen.
Een andere behandeling van de oksel is een okselklierdissectie. Dit is een operatie waarbij de arts alle lymfeklieren uit de oksel weghaalt. Een okselklierdissectie geeft meer last op lange termijn. Daarom gebeurt deze behandeling niet vaak meer.
Door chemotherapie voor de operatie is bestraling op de lymfeklieren niet altijd nodig
Heb je uitzaaiingen in de lymfeklieren rond je borst, dan krijg je meestal chemotherapie voor de operatie. Doel: alle kankercellen in de lymfeklieren kapotmaken.
Voor je begint met chemotherapie brengt de radioloog met hulp van een echo een markertje aan bij de lymfeklier(en) waarin de uitzaaiingen zijn gevonden. Zo weet de chirurg precies welke lymfeklieren eruit moeten. Bij de operatie haalt de arts die lymfeklier(en) dan weg. Daarna wordt onderzocht of er nog kankercellen in zitten. Soms krijg je ook nog een schildwachtklierprocedure.
Zijn er na chemotherapie geen kankercellen meer te zien, dan is een behandeling van de oksel soms niet meer nodig. Zitten er nog wel kankercellen in de lymfeklier, dan kun je bestraling van je oksel krijgen of een okselklierdissectie.
Boost-bestraling van de lymfeklieren
Soms stelt de arts een boost-bestraling op de lymfeklieren voor. Je krijgt dan een extra dosis straling op het gebied waar lymfeklieren met uitzaaiingen zitten. Dit gaat bijna altijd om lymfeklieren die niet met een operatie weggehaald kunnen worden.
Bestraling na de borstamputatie
Na een borstamputatie is soms bestraling van de borstwand nodig. Dit verkleint de kans dat de kanker terugkomt op de plek waar de borst zat.
De arts kan bestraling voorstellen bij 1 of meer van deze situaties:
- als de tumor groter is dan 5 cm
- als er uitzaaiingen in de lymfeklieren zijn gevonden
- als je een tumor hebt die snel groeit
- als de tumorcellen in de lymfebanen of bloedvaatjes groeien
- als je jonger bent dan 40 jaar
- als een behandeling met anti-hormonale therapie of doelgerichte therapie bij jou niet aanslaat
Borstreconstructie en bestraling na borstamputatie
Als je bestraling krijgt na een borstreconstructie heb je een grotere kans op complicaties:
- Er is een kans dat de prothese eruit moet.
- De nieuwe borst kan er minder mooi uit komen te zien. Het risico daarop is groter als je rookt of overgewicht hebt.
- Het littekenweefsel rond de prothese kan gaan samentrekken. Dit heet een kapselcontractuur. Bij een ernstige kapselcontractuur voelt je borst harder en pijnlijk aan. Ook verandert de vorm van je borst. Soms heb je dan een nieuwe prothese nodig.
Wil je een borstreconstructie? Laat je dan goed informeren door de plastisch chirurg en radiotherapeut.
Lees verder over bestraling en borstreconstructie op borstkanker.nl.
Bestraling bij borstkanker die terugkomt
Bestraling kan een behandeling zijn als de borstkanker is teruggekomen:
- in je borst of in het litteken
- in de lymfeklieren in je oksel, rond je sleutelbeen en/of bij je borstbeen.
Je krijgt de bestraling om te genezen.
Eerst een operatie, daarna bestraling
Meestal krijg je eerst een operatie om de tumor weg te halen. Daarna krijg je bestraling. Behalve als je al eerder met bestraling bent behandeld. Dan kun je niet opnieuw bestraling krijgen.
Bestraling met hyperthermie
Heb je al eerder bestraling gehad, dan is een tweede keer bestraling op de ‘normale’ manier meestal niet mogelijk. Bestralen met minder straling samen met hyperthermie kan vaak wel.
Hyperthermie is een behandeling met warmte. Het gebied waar de tumor zit wordt verwarmd tot 40-43 graden Celsius. De warmte maakt de kankercellen gevoeliger voor de bestraling.
Je arts bespreekt de voordelen en nadelen van een tweede keer bestraling met je. Vraag in het gesprek ook naar de bijwerkingen van bestraling op lange termijn.
Voor een behandeling met hyperthermie kun je terecht in:
- Amsterdam UMC
- Erasmus MC in Rotterdam
- Instituut Verbeeten in Tilburg
Lees meer over hyperthermie bij kanker.
Protonentherapie bij borstkanker
Soms blijkt bij het plannen van de bestraling dat er teveel straling gaat komen in je longen, hart of je andere borst. Dan onderzoekt de bestralingsarts of bestraling met protonen veiliger is voor je gezonde weefsels. is dat zo, dan krijg je een verwijzing naar een protoneninstituut.
Lees meer over protonentherapie.
Bestraling bij uitgezaaide borstkanker
Bij uitgezaaide borstkanker (stadium 4) kun je ook bestraling krijgen. Bestraling kan je klachten minder maken. En de groei van de uitzaaiingen afremmen. Je kunt er niet door genezen.
Bestraling bij uitgezaaide borstkanker heet palliatieve bestraling.
Bestraling bij uitzaaiingen in de botten
Bij uitzaaiingen in de botten krijg je vaak 1 keer bestraling met een hoge dosis straling. Meestal neemt de pijn in je botten dan binnen een paar weken af. Soms verdwijnt de pijn zelfs helemaal.
Het duurt gemiddeld 4 weken voordat de pijn minder wordt. Soms is nog een bestraling nodig.
Soms kan de pijn kort na de bestraling even erger worden. Dit heet een flare-up. De pijn wordt vanzelf weer minder. Overleg met je arts of je tijdelijk extra pijnstillers kunt nemen.
Bestraling bij uitzaaiingen in de hersenen
Bij uitzaaiingen in de hersenen krijg je soms bestraling om te voorkomen dat lichaamsfuncties uitvallen. Je kunt bestraling krijgen op de uitzaaiingen, of op je hele schedel. Dit hangt af van hoe uitgebreid de uitzaaiingen zijn.
Van je arts hoor je hoe de bestraling gaat, en hoeveel bestralingen er nodig zijn.
Bestraling bij een beperkt aantal uitzaaiingen op afstand (oligometastasen)
Als je 1 tot 3 uitzaaiingen hebt, krijg je vaak stereotactische bestraling. Je krijgt dan op een klein gebied een heel hoge dosis bestraling. Lees verder over stereotactische bestraling.
Bijwerkingen van bestraling bij borstkanker
Bestraling kan bijwerkingen geven. De bestralingsarts of een andere zorgverlener vertelt welke bijwerkingen je kunt krijgen. En hoe je hier het best mee omgaat.
Deze bijwerkingen komen voor:
- moe zijn
- huidklachten
- oedeem van de borst
- heel soms: slikklachten
Heb je bijwerkingen? Vertel het op de afdeling Radiotherapie. Misschien is er iets aan te doen.
Vermoeidheid
Door bestraling kun je moe worden. Zeker als je eerder ook al chemotherapie en/of immunotherapie hebt gehad. Ook op en neer reizen naar het ziekenhuis kan vermoeiend zijn.
Huidklachten
Door bestraling kun je last krijgen van een geïrriteerde huid. De huid van je bestraalde borst kan rood worden, gaan schilferen, jeuken, verkleuren of vervellen. Soms gaat de huid open. Gebeurt dit, meld dit dan op de afdeling Radiotherapie. Dan krijg je advies hoe je je huid het beste kunt verzorgen.
Na de laatste bestraling worden de klachten eerst erger. Na 2 tot 4 weken gaan de klachten weer weg.
Zolang je huid niet open is gegaan, kun je je huid verzorgen zoals je gewend bent. Tips voor huidverzorging:
- Na een douche of bad kun je je huid beter droogdeppen dan droogwrijven.
- Een crème kan soms prettig zijn om je huid soepel te houden. Bijvoorbeeld cetomacrogol of vaseline, allebei zonder recept te koop bij de drogist. Maar je voorkomt er niet mee dat je huidirritatie krijgt door bestraling.
- Heb je last van jeuk? Probeer niet te krabben, hoe lastig dit ook is. Heb je erg veel jeuk, neem contact op met je zorgverlener. Misschien is er iets aan te doen.
Je mag tijdens en na de bestralingsbehandeling gerust even in de zon. Zorg er wel voor dat er geen zon komt op de bestraalde huid.
Vochtophoping in je borst
Door vochtophoping in je borst kan je borst gaan zwellen. Dit heet oedeem. Meestal verdwijnt dit na de bestralingsbehandeling.
Slikklachten
Na bestraling van de lymfeklieren rond je sleutelbeen kun je moeite hebben met slikken. Ook kun je last krijgen van keelpijn. De klachten ontstaan vaak in de tweede helft van de behandeling. Ze gaan vanzelf weer over.
Blijvende klachten na bestraling
Bestraling kan ook klachten geven die pas maanden of jaren later ontstaan (late gevolgen). Ze gaan meestal niet meer over.
Verandering van je borst
In de maanden tot jaren na de bestraling kan het uiterlijk van je borst nog veranderen:
- De bestraalde borst wordt wat groter. Omdat er vocht (oedeem) in zit.
- De bestraalde borst wordt wat kleiner. Door littekenweefsel dat samentrekt.
- De bestraalde huid kan donkerder worden. Bloedvaatjes kunnen meer gaan opvallen.
- Als je zwaarder wordt, wordt je bestraalde borst niet groter. Het verschil in grootte tussen beide borsten kan dan juist toenemen.
Ook kan je borst anders aanvoelen:
- De borst kan vaster aanvoelen. Dit heet fibrose.
- Het litteken in je borst voelt harder aan.
- De huid van je borst wordt gevoeliger of juist minder gevoelig. De huid wordt dikker en voelt minder soepel aan dan voor de behandeling.
Lees verder over huidproblemen bij borstkanker.
Stijve arm en schouder
Krijg je bestraling op je borst of op de wand van je borst? Dan kan je borstspier strakker worden. Je merkt dit aan je arm: die kun je minder makkelijk omhoog en naar achter bewegen. Ook kan je schouder stijver worden. Armoefeningen kunnen helpen om je arm zo soepel mogelijk te houden.
Lees verder over een stijve schouder en arm na borstkanker.
Lymfoedeem
Door bestraling kun je last krijgen van lymfoedeem. Er zit dan te veel lymfevocht in je arm, borst of aan de zijkant van je borst. Dat kan vervelend voelen of zelfs pijn doen.
Lymfoedeem gaat niet vanzelf over. Oedeemtherapie kan helpen om klachten te verminderen. Het is verstandig om er zo snel mogelijk mee te starten, als er nog weinig oedeem is.
Lees verder over lymfoedeem bij borstkanker.
Gevoelige ribben
Na bestraling kun je last blijven houden van gevoelige ribben.
Heel soms kunnen je ribben door bestraling zwakker worden. Het kan dan gebeuren dat je een rib breekt, bijvoorbeeld bij hard niezen of hoesten. Een breuk moet vanzelf weer genezen. Dit kan soms wel lang duren.
Longontsteking door bestraling
Een klein stukje van je long zit in het bestralingsveld. Er is een kleine kans dat je binnen 6 weken tot 12 maanden na de bestraling last krijgt van een bestralingslongontsteking.
Je kunt dan last hebben van:
- kortademig zijn: dit wordt erger bij inspanning
- een kriebelhoest
- pijn op je borst
- verhoging
Vaak gaan de klachten vanzelf over. Soms krijg je dan medicijnen tegen je klachten.
Hartklachten
Bij de bestraling kan er ook straling op het hart komen. Door de breath-hold techniek wordt de kans op hartschade zo klein mogelijk gemaakt. Soms is protonenbestraling nodig om het hart te ontzien.
Lees verder over hart- en vaatziekten na de behandeling van kanker.
Bespreek de voor- en nadelen van bestraling met je arts
Kom je in aanmerking voor bestraling? Dan is het belangrijk dat je samen met je arts de voordelen van bestraling afweegt tegen de bijwerkingen en gevolgen van deze behandeling.
Als je twijfelt of je wel bestraling wilt, vertel dit dan aan je arts. Samen kunnen jullie dan besluiten wat in jouw situatie de beste keuze is.