Voorstadium van baarmoederhalskanker (CIN)
Deze informatie is gecontroleerd door deskundigen.
Naar colofonCIN is een afwijking die nog geen kanker is. Maar dat wel kan worden. Heb je de diagnose CIN gekregen? Dan is een behandeling soms nodig om te voorkomen dat je baarmoederhalskanker krijgt.
Lees op deze pagina over:
En over:
Wat is CIN?
CIN is de afkorting voor Cervicale Intraepitheliale Neoplasie. Dit is een voorstadium van baarmoederhalskanker. De oorzaak van CIN is een langdurige infectie met het humaan papillomavirus (HPV).
Bij CIN wijken de cellen van de buitenkant van de baarmoederhals (de plaveiselcellen) af van normale cellen. De afwijkende cellen kunnen uiteindelijk in kankercellen veranderen. Maar dat hoeft niet.

CIN-uitslagen
Als er bij jou afwijkingen zijn gevonden na het onderzoek van de baarmoederhals (colposcopie), kun je de uitslag CIN1, CIN2 of CIN3 krijgen. Hoe hoger het getal, hoe ernstiger de afwijking.
Soms worden andere begrippen gebruikt:
- LSIL: laaggradige squameuze intra-epitheliale laesie. Dit is CIN1 en CIN2 samen.
- HSIL: hooggradige squameuze intra-epitheliale laesie. HSIL is hetzelfde als CIN3.
CIN1 (of CIN I): Lichte afwijkingen
Bij CIN1 is meestal geen behandeling nodig. Meestal verdwijnt deze afwijking binnen twee jaar vanzelf. Na een jaar krijg je een controle-uitstrijkje om te kijken of de afwijking inderdaad weg is.
CIN2 (of CIN II): Matige afwijkingen
Bij CIN2 bespreekt je arts met je wat de beste optie is: een behandeling of een controle-uitstrijkje over 12 maanden.
CIN3 (of CIN III): Ernstige afwijkingen
Bij CIN3 adviseert je arts om je te laten behandelen. De kans dat je lichaam de afwijking zelf opruimt, is dan namelijk een stuk kleiner. En CIN3 kan overgaan in baarmoederhalskanker. Artsen weten niet precies hoe groot die kans is. Maar ze denken dat deze kans in de loop van 5 tot 10 jaar maximaal 30% is.
Behandeling van CIN
De keuze van de behandeling hangt af van de CIN-uitslag en van jouw situatie. Bespreek met je arts welke behandeling het beste bij jou past.
Lees op deze pagina verder over behandelingen bij CIN:
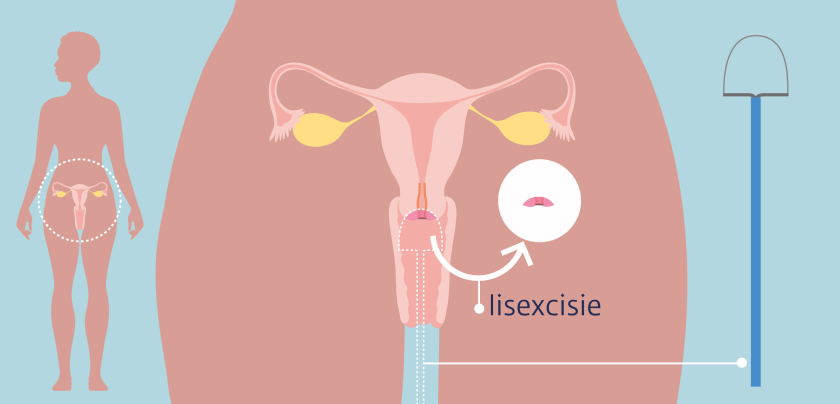
Lisexcisie bij CIN
Meestal kiest je arts voor een lisexcisie. Bij een lisexcisie brandt je arts de afwijkende cellen weg met een heel dun metalen lusje. Dat metalen lusje wordt verhit.
Voor de behandeling krijg je een plaatselijke verdoving. Heel soms gebeurt de lisexcisie na een ruggenprik of onder narcose. Voor deze behandeling ga je naar het ziekenhuis.
Van de lisexcisie zelf voel je meestal niets. Wel geeft het wegbranden soms een branderige geur en kun je wat rook zien.
Een patholoog onderzoekt het verwijderde weefsel onder de microscoop. Na ongeveer een tot twee weken hoor je of de lisexcisie voldoende was. Dat is bijna altijd zo.
Goed om te weten: rokers hebben een 3 keer hogere kans dat CIN terugkomt na de behandeling dan niet-rokers.
Zwanger en een lisexcisie
Ben je zwanger? Een lisexcisie is veilig bij een zwangerschap. De ingreep gebeurt meestal tussen 12 en 30 weken zwangerschap. Er zijn weinig risico’s. Toch kan het soms een keuze zijn om de behandeling uit te stellen tot na de bevalling. Wat in jouw situatie het beste is, bespreek je met je arts.
Bijwerkingen van een lisexcisie
Na een lisexcisie kun je wat buikpijn hebben. Die is meestal na een dag over. Ook kun je wat bloed en slijm verliezen. Dat duurt meestal niet langer dan twee weken.
Gevolgen van een lisexcisie
Bij een lisexcisie haalt de arts een deel van de baarmoedermond weg.
Daardoor kan de kans op een vroeggeboorte bij een volgende zwangerschap iets toenemen. Je arts kan je hier meer over vertellen.
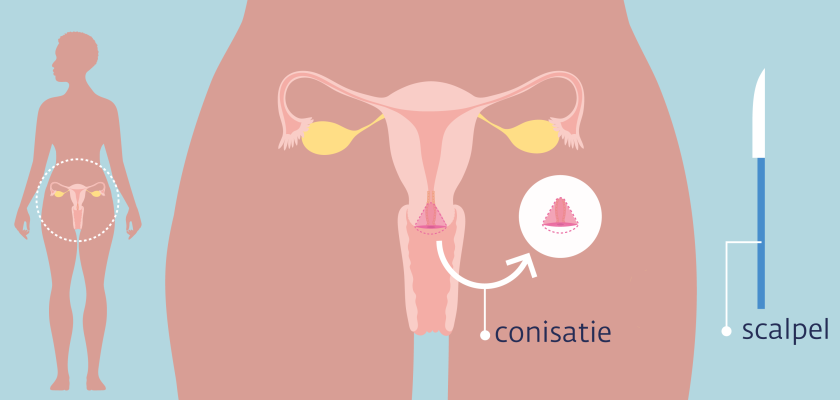
Conisatie bij CIN
Is de afwijking te groot voor een lisexcisie? Of ligt de afwijking dieper in de baarmoederhals? Dan kun je een conisatie krijgen. De arts snijdt dan een kegelvormig stukje weefsel weg met een mesje. Dat gebeurt meestal op de operatiekamer. Je gaat hiervoor onder narcose of je krijgt een ruggenprik.
Ben je zwanger, dan adviseert de arts geen conisatie. Bij deze behandeling is er een risico op vroeggeboorte.
Bijwerkingen van een conisatie
Na een conisatie kun je wat buikpijn hebben. Je verliest nog een à twee weken wat bloed of bloederige afscheiding.
Gevolgen van een conisatie
Na een conisatie is de kans op een vroeggeboorte bij een volgende zwangerschap iets groter. Ook bestaat er een kleine kans op andere problemen rond de zwangerschap of de bevalling. Je arts kan je hier meer over vertellen.
Imiquimod bij CIN
Soms kun je een CIN 2 of 3 met imiquimod behandelen. Imiquimod is een crème. Het stimuleert je afweersysteem om de afwijkingen door de HPV-infectie op te ruimen.
Meer dan de helft van de vrouwen die imiquimod gebruikte, heeft geen CIN meer na de behandeling. Werkte de crème bij jou niet, dan kun je alsnog een lisexcisie of conisatie krijgen.
Soms komt CIN toch terug bij vrouwen die succesvol werden behandeld met imiquimod. Dit overkomt 10 op de 100 behandelde vrouwen.
Een behandeling met imiquimod duurt 16 weken. Je brengt de crème 3 keer per week aan op een tampon en brengt die in je vagina. Dit doe je ’s avonds voor het slapen gaan. Je behandelaar geeft je meer uitleg hierover.
Je mag niet zwanger worden in de periode dat je de crème gebruikt. Daarom moet je anticonceptie gebruiken als je seks hebt.
Ben je zwanger? Dan schrijft je behandelaar je geen imiquimod voor.
Bijwerkingen van imiquimod
Aan het begin van de behandeling kun je last hebben van griepachtige verschijnselen. Zoals spierpijn, stijve spieren, vermoeidheid, hoofdpijn en een koortsig gevoel. Je mag dan een pijnstiller nemen.
Ook kun je last hebben van pijn en/of jeuk aan je vagina. Komt de crème op je schaamlippen, dan kun je daar wondjes krijgen.
Controle na de behandeling van CIN
6 maanden na de behandeling krijg je een uitstrijkje. Zo controleert de arts of de afwijking weg is.
Je blijft tot twee jaar na de behandeling onder controle bij de gynaecoloog. Na twee keer een normaal uitstrijkje is verdere controle in het ziekenhuis niet meer nodig. Je kunt daarna weer gewoon meedoen aan het bevolkingsonderzoek baarmoederhalskanker.
Opnieuw afwijkende cellen na behandeling CIN
Na de behandeling ontstaan er soms opnieuw afwijkende cellen in de baarmoederhals. Dan kun je opnieuw een behandeling krijgen.
HPV-vaccinatie na behandeling voor CIN
Heb je CIN en ben je nog niet gevaccineerd tegen HPV? Dan kun je ervoor kiezen om je te laten vaccineren tegen HPV. Of dat zinvol is in jouw situatie kun je bespreken met je huisarts of gynaecoloog.