Schildwachtklier-onderzoek bij schaamlipkanker
Deze informatie is gecontroleerd door deskundigen.
Naar colofonEen schildwachtklier-onderzoek is er voor de zekerheid. Want zijn er geen uitzaaiingen te zien op een echografie of scan van de liezen? Dan nog is het niet helemaal zeker dat daar inderdaad geen uitzaaiingen zitten. Met een schildwachtklier-onderzoek zijn uitzaaiingen in een vroeg stadium te ontdekken.
Lees op deze pagina over:
- Wat is de schildwachtklier?
- Wat is een schildwachtklier-onderzoek?
- Wanneer een schildwachtklier-onderzoek?
- Hoe gaat een schildwachtklier-onderzoek?
- Uitslag van een schildwachtklier-onderzoek
- Complicaties van het schildwachtklier-onderzoek
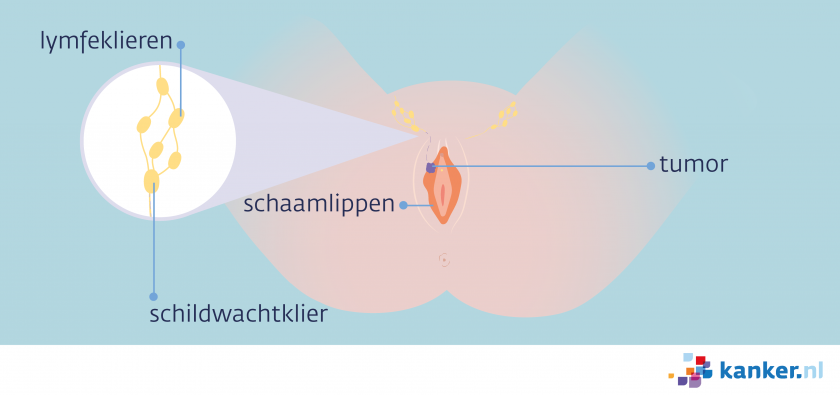
Wat is de schildwachtklier (poortwachtersklier)?
De schildwachtklier is de lymfeklier die als eerste het lymfevocht uit de tumor opvangt. Kankercellen verspreiden zich via het lymfevocht. Als de tumor uitzaait, komen de uitgezaaide kankercellen als eerste in de schildwachtklier terecht.
De schildwachtklier is iets anders dan de schildklier. De schildklier is een orgaan in de keel dat hormonen aanmaakt.
De schildwachtklier wordt ook wel poortwachtersklier of sentinel node genoemd.
Wat is een schildwachtklier-onderzoek?
Een schildwachtklier-onderzoek is een operatie waarbij de arts de schildwachtklier opzoekt en verwijdert. Doel van deze procedure is om uitzaaiingen in de lymfeklieren zo vroeg mogelijk te ontdekken.
Een schildwachtklierprocedure voorkomt ook dat je onnodig een lymfeklierdissectie krijgt. Dat is een operatie waarbij de arts meteen alle lymfeklieren in je liezen weghaalt.
Het schildwachtklier-onderzoek wordt ook wel sentinel node procedure genoemd.
Wanneer een schildwachtklier-onderzoek bij schaamlipkanker?
Een schildwachtklier-onderzoek bij schaamlipkanker is alleen mogelijk als de tumor maximaal 4 cm groot is en maar op één plek op de schaamlippen zit.
De procedure gebeurt meestal kort voor of tijdens de operatie.
Hoe gaat een schildwachtklier-onderzoek?
Eerst spuit de arts een beetje radioactieve vloeistof rondom de tumor. Dit gebeurt de dag voor de operatie of op de ochtend van de operatie. De radioactieve vloeistof is niet gevaarlijk voor jezelf of voor anderen. Je plast de vloeistof binnen 24 uur gewoon weer uit.
Via het lymfevocht komt de vloeistof in de schildwachtklier terecht. Na 15 tot 20 minuten maakt de arts een lymfescan: dat is een speciale scan die radioactiviteit meet. Op de lymfescan is de schildwachtklier te zien.
Na deze scan volgt het tweede deel van het onderzoek. Je krijgt dan opnieuw zo’n speciale scan die radioactiviteit meet. Op deze manier worden zogenaamde ‘overloopklieren’ opgespoord en worden schilwachtklieren opgespoord die wat trager de radioactieve vloeistof opnemen. De scans van het schildwachtklier-onderzoek vinden kort voor de operatie plaats: soms de dag ervoor.
De arts spuit tijdens de operatie ook nog een blauwe kleurstof of een fluorescerende kleurstof in. De lymfebanen kleuren dan blauw of groen. Zo kan de arts ze volgen tot de schildwachtklieren.
Vervolgens haalt de arts de schildwachtklier weg. De patholoog onderzoekt of de schildwachtklier kankercellen bevat. Meestal is de uitslag binnen 5 tot 10 werkdagen bekend.
Schildwachtklier is niet te vinden
Soms is de schildwachtklier niet te vinden. Dan krijg je een lymfeklierdissectie. De arts bespreekt voor de operatie of je hiermee akkoord gaat.
Na het schildwachtklier-onderzoek
Na het verwijderen van de schildwachtklier kun je enkele dagen pijn hebben. Je arts kan je pijnstillers geven. Je kunt daar ook zelf om vragen.
Uitslag van het schildwachtklier-onderzoek
Zitten er geen kankercellen in de schildwachtklier? Dan gaat de arts ervan uit dat er ook geen uitzaaiingen in de andere lymfeklieren zitten. Die hoeven dan niet weggehaald te worden met een operatie.
Zitten er wel kankercellen in de schildwachtklier? Dan bespreekt je arts of het nodig is om de omliggende lymfklieren weg te halen. Deze lymfeklieroperatie heet ook wel een lymfeklierdissectie.
Bij kleine uitzaaiingen is het niet nodig alle lymfeklieren te verwijderen. Je kunt dan behandeld worden met bestraling.
Complicaties van het schildwachtklier-onderzoek
Bij een schildwachtklier-onderzoek is er een kleine kans op complicaties, zoals:
- wondinfectie of problemen met de wondgenezing
- nabloeding
- ophoping van wondvocht in het gebied dat geopereerd is
Heel soms komen deze complicaties voor:
- lymfoedeem
- een allergische reactie op de blauwe kleurstof