Operatie bij schaamlipkanker
Deze informatie is gecontroleerd door deskundigen.
Naar colofonDe eerste behandeling bij schaamlipkanker is meestal een operatie. De tumor wordt dan verwijderd. Vaak haalt de arts dan ook een of meer lymfeklieren weg. Deze behandeling heeft als doel om te genezen.
Lees op deze pagina over:
- Hoe gaat de operatie?
- Lymfeklier(en) weghalen
- Aanvullende behandeling na de operatie
- Bijwerkingen en gevolgen van de operatie
- Operatie om klachten te verminderen
Hoe gaat de operatie bij schaamlipkanker?
Voor de operatie krijg je een ruggenprik of ga je helemaal onder narcose.
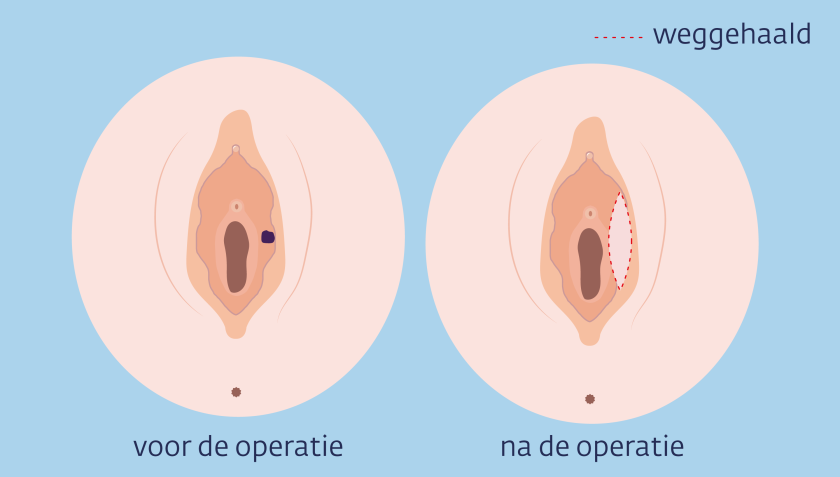
De arts haalt de tumor weg. En een stukje weefsel om de tumor heen, want daar kunnen soms ook kankercellen zitten.
Soms moet de arts ook (een deel van) je kleine of grote schaamlippen, je clitoris, een stukje van je plasbuis of van de kringspier van je anus weghalen. Dit hangt af van de grootte en plek van de tumor.
Moet de arts veel weefsel weghalen, dan kan het moeilijk zijn om de wond goed dicht te maken. Een plastisch chirurg kan dan huid van je bil of bovenbeen gebruiken om de wond dicht te maken.
Een operatie aan de vulva is een ingrijpende operatie. Lichamelijk, maar ook emotioneel en seksueel. Misschien heeft het ook impact op je zelfbeeld. Bespreek met je arts of verpleegkundig specialist welke mogelijkheden er zijn voor hulp en ondersteuning. Lees meer over de gevolgen van de operatie.
Schaamlipkanker kan naar de liezen uitzaaien. Daarom haalt de arts meestal ook een of meer lymfeklieren in de lies of liezen weg. Dit kan op twee manieren: met een schildwachtklierprocedure of met een lymfeklierdissectie.
Schildwachtklieronderzoek
Is de tumor niet groter dan 4 cm en zit de tumor maar op een plek op de schaamlippen? En zijn bij een eerdere echo of scan geen uitzaaiingen gevonden? Dan kun je kort voor of tijdens de operatie een schildwachtklierprocedure krijgen.
Een schildwachtklierprocedure is een operatie waarbij de arts de schildwachtklier opzoekt, verwijdert en laat onderzoeken. Lees meer over de schildwachtklierprocedure.
Lymfeklierdissectie
Is de tumor groter dan 4 cm, ozit de tumor op meer plekken op de vulva? Of is uit onderzoek al gebleken dat je uitzaaiingen hebt in je liezen? Dan is een schildwachtprocedure niet mogelijk. De arts haalt dan alle lymfeklieren uit je lies of liezen weg. Vaak gebeurt dit tijdens de operatie aan de vulva, maar soms ook bij een tweede operatie.
Lees verder over de lymfeklierdissectie bij schaamlipkanker.
Aanvullende behandeling na de operatie
Een patholoog onderzoekt onder de microscoop of er kankercellen zitten in het weggenomen weefsel, in de randen ervan en in de lymfeklieren. De uitslag van dit onderzoek geeft informatie over het stadium van de ziekte. En of er aanvullende behandeling nodig is.
Zitten er nog kankercellen in de randen van het weggenomen weefsel? Meestal is dan een tweede operatie nodig. Soms is een operatie niet mogelijk. Dan bestaat de behandeling vaak uit bestraling van de plek waar de tumor zit.
Bijwerkingen en gevolgen van de operatie bij schaamlipkanker
Een operatie voor schaamlipkanker kan tijdelijke of blijvende gevolgen hebben, zoals:
Wondinfectie
De meest voorkomende complicatie na de operatie is een wondinfectie. De wonden aan de vulva en in de liezen ontsteken vaak. En genezen is moeilijk. Soms gaan de wonden later weer open. Vaak is dan intensieve verzorging nodig. Meestal doet een wijkverpleegkundige dit.
Blaasontsteking
Na de operatie kun je een blaasontsteking krijgen. Dit komt door de blaaskatheter die je hebt gekregen tijdens de operatie. Je krijgt hiervoor antibiotica.
Lymfoedeem
Zijn de lymfeklieren in de lies weggehaald, dan kan vocht zich later ophopen in je benen. Dit heet lymfoedeem. Het risico op lymfoedeem is groter als er veel lymfeklieren zijn weggehaald. Ook bestraling van een of beide liezen na de operatie vergroot de kans op lymfoedeem. Lees meer over lymfoedeem bij schaamlipkanker.
Plasklachten
Door de operatie kan je plasbuis korter worden. Of je plasbuis komt anders te liggen. Daardoor kan je urinestraal alle kanten op gaan. Je kunt ook moeite krijgen om je plas op te houden. Lees verder over plasklachten bij schaamlipkanker.
Veranderd zelfbeeld
Je kunt je na de operatie minder vrouw voelen. Een psycholoog of seksuoloog kan je helpen om hiermee om te gaan.
Seksuele problemen
De operatie kan gevolgen hebben voor je seksleven en voor intimiteit. Lees meer over seksuele problemen bij schaamlipkanker.
Bespreek de gevolgen van je operatie met je arts of verpleegkundige. Heb je behoefte aan extra begeleiding of hulp? Vraag dan om een verwijzing. Bijvoorbeeld naar een (bekkenbodem)fysiotherapeut, psycholoog of seksuoloog. Kijk voor adressen van zorgverleners bij jou in de buurt in onze gids Hulp bij kanker.
Operatie om klachten te verminderen
Heb je uitzaaiingen van schaamlipkanker? Dan kun je soms een operatie krijgen om klachten te verhelpen of te verminderen. Dit heet een palliatieve operatie. Zo'n operatie is vaak minder uitgebreid dan een operatie waarvan je kunt genezen.
Meestal betekent dit dat de tumor verwijderd wordt. Je hebt dan geen pijn meer van de vulvatumor. Ook voorkom je zo dat de tumor nog verder kan groeien en dan meer klachten gaat geven.