Operatie bij maagkanker
Deze informatie is gecontroleerd door deskundigen.
Naar colofonSommige mensen met maagkanker krijgen een operatie. Er zijn verschillende soorten operaties. Je arts bespreekt met je of je een operatie krijgt. En welke soort. Dat hangt af van de soort tumor, de plek, en of er uitzaaiingen zijn.
Lees op deze pagina:
- Wanneer een operatie bij maagkanker?
- Soorten operaties bij maagkanker
- Hoe gaat een operatie bij maagkanker?
- Weefselonderzoek na de operatie
- Controles na de operatie
- Behandelingen voor en na de operatie
En over:
Wanneer een operatie bij maagkanker?
Bij maagkanker kun je soms een operatie krijgen. Welke operatie je krijgt, ligt aan het stadium van je ziekte en de plek van de tumor, bijvoorbeeld. Je arts bespreekt dit met je.
Je arts kijkt ook of je fit genoeg bent om een operatie aan te kunnen. Het kan zijn dat een operatie wordt uitgesteld. Zo kun je nog herstellen van de behandelingen die je voor de operatie krijgt: chemotherapie bijvoorbeeld.
Soorten operaties bij maagkanker
Er zijn verschillende operaties bij maagkanker:
Partiële maagresectie
Een partiële maagresectie is een operatie waarbij de arts een deel van je maag weghaalt. Het deel waar de tumor zit. De rest van je maag blijft zitten. Dit kan meestal alleen als de kanker alleen in het onderste deel van je maag zit.
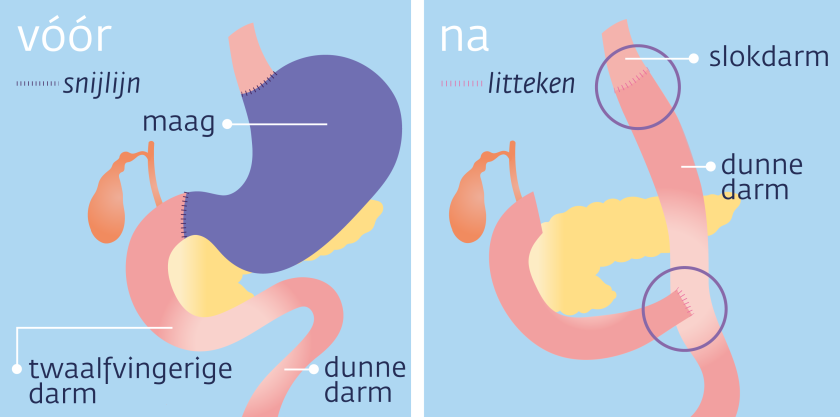
Totale maagresectie
Bij een totale maagresectie haalt de arts je hele maag weg. Dit gebeurt meestal als de tumor in het midden of boven in in je maag zit.
Na de operatie heb je geen maag meer. Je slokdarm en dunne darm vormen samen een doorlopende buis. Het voedsel gaat nu van de slokdarm direct door in de dunne darm.
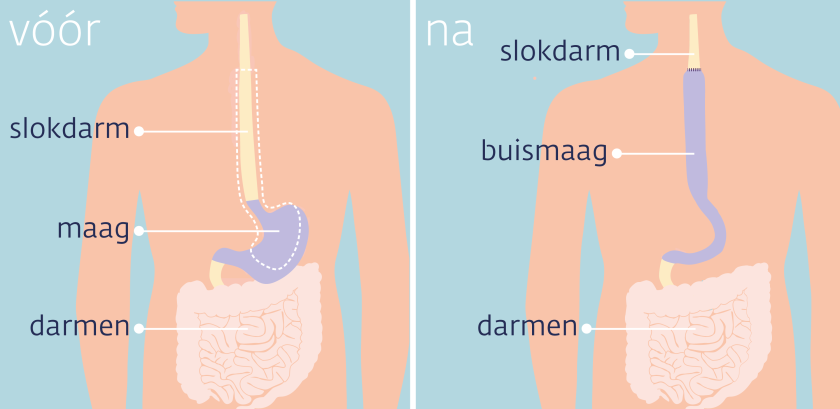
Buismaag bij cardiakanker
Als de tumor op de overgang van de slokdarm naar de maag (cardiatumor) zit, kiest de arts meestal voor een buismaagoperatie. Je moet wel fit genoeg zijn om een operatie aan te kunnen. De arts haalt dan het bovenste deel van de maag weg. En ook het onderste deel van de slokdarm en de lymfeklieren die daar zitten. Daarna maakt de arts een holle buis van het deel van de maag dat er nog zit. Dit heet een buismaag. De arts maakt de buismaag vast aan het bovenste deel van de slokdarm – dat er nog zit. Zo kan het voedsel weer door de slokdarm naar de maag.
De operatie gebeurt via een snee in je hals en buik. Of door een paar kleine sneetjes in de huid (kijkoperatie).
Palliatieve operatie bij maagkanker
Als je niet meer kunt genezen van maagkanker, kun je behandelingen krijgen om de ziekte te remmen en klachten te verminderen. Soms is dit een operatie. Dit heet dan een palliatieve behandeling.
Als de tumor de uitgang van de maag blokkeert, dan kan de arts soms het onderste deel van de maag weghalen. Of een omleiding maken. Daarbij maakt de arts het middelste deel van de maag aan de dunne darm vast. Het laatste stuk van de maag doet dan niet meer mee. Het voedsel komt dan via een omweg in de darmen. Een ander woord voor zo’n verbinding is een gastro-enterostomie.
Hoe gaat een operatie bij maagkanker?
Bij een operatie haalt de arts de hele maag weg, of een deel van de maag. Als het nodig is, worden lymfeklieren ook weggehaald. Afhankelijk van welke operatie je krijgt, wordt de maag of de buismaag (weer) vastgemaakt aan de slokdarm.
Deze operaties gebeuren onder narcose. Je moet meestal een paar dagen in het ziekenhuis blijven. Zorg dat er iemand is om je naar huis te helpen, je kunt niet alleen naar huis.
Na de operatie zitten er slangetjes (drains) in je lichaam. Om te zorgen dat het wondvocht weg kan.
Na de operatie kun je vaak snel wat eten. Als dat niet gaat, krijg je sondevoeding.
Weefselonderzoek na de operatie
Het weefsel dat bij de operatie is weggehaald, gaat naar het laboratorium voor onderzoek. Je krijgt de uitslag ongeveer na een week. Dat kan ook langer duren. Je arts bespreekt de uitslag en wanneer je die krijgt.
Controles na de operatie
Je komt regelmatig op controle in het ziekenhuis. Om de wond te controleren en je herstel in de gaten te houden.
Lees meer over controles na je operatie.
Behandelingen voor en na de operatie
Soms krijg je voor of na je operatie aanvullende behandelingen. Deze behandelingen helpen om de tumor kleiner te maken. En om de kans te verkleinen dat de kanker terugkomt.
Risico’s en complicaties van een operatie
Bij elke operatie is er kans op complicaties: een nabloeding, wondinfectie, trombose of longontsteking. Bij een maagoperatie is er ook nog kans op andere complicaties:
Naadlekkage na een maagoperatie
Soms is de nieuwe verbinding tussen de maag en de dunne darm niet waterdicht. Dan kan die verbinding gaan lekken. Dan komen er maag- of darmsappen in je buikholte. Hierdoor kun je een buikvliesontsteking krijgen. Je hebt dan hoge koorts en voelt je ziek. Het is belangrijk dat je met zulke klachten meteen het ziekenhuis belt. Zij vertellen je wat je moet doen.
Vaak helpen antibiotica. Soms brengt de radioloog van buitenaf een slangetje in. En heel soms is een nieuwe operatie nodig om de lekkage te stoppen.
Brandend maagzuur bij maagkanker
Brandend maagzuur (zuurbranden) komt vooral voor als het bovenste stuk van de maag is weggehaald. De maagkleppen die normaal gesproken het voedsel tegenhouden, zijn namelijk bij de operatie weggehaald. Het maagzuur en het voedsel komen dus makkelijk weer terug van je maag in de slokdarm.
Mogelijk helpen maagzuurremmers. Lees ook de voedingstips bij zuurbranden. En: bespreek je problemen met je arts of verpleegkundige.
Overgeven na een operatie voor maagkanker
Na de operatie kun je 's ochtends gal overgeven. De medische naam hiervoor is gallige reflux. De gal komt uit de dunne darm. Als je ligt, kan de gal vanuit de dunne darm de maag instromen. Dit kan gebeuren als de maagkleppen tijdens de operatie weggehaald zijn. Die houden normaal gesproken de gal tegen. Het kan helpen om meer rechtop te liggen, dus het bovenste deel van je bed wat te verhogen. Of op kussens te liggen.
Laat het je arts weten als je 's ochtends moet overgeven. Er zijn medicijnen die kunnen helpen.
Maagverlamming (gastroparese) na een maagoperatie
Na de operatie gaat het voedsel heel langzaam door het spijsverteringskanaal. Of het kan er helemaal niet meer doorheen. Dit heet een maagverlamming, de maag werkt niet meer zoals eerst. Dit duurt soms enkele dagen. Je kunt hierdoor misselijk zijn en een vol gevoel hebben. Soms moet je overgeven. Als de maagverlamming (gastroparese) niet vanzelf over gaat na een paar dagen, krijg je een behandeling in de vorm van voedingstraining. Dan leer je anders te eten, vooral langzamer. Ook krijg je andere voeding, bijvoorbeeld vloeibaar (sondevoeding). Dat helpt tegen de misselijkheid en overgeven.
Veel verlies van lymfevocht uit de wond
Door beschadiging van een lymfevat kan er lymfevocht uit de wond komen. Soms is een operatie nodig om het lymfevat dicht te maken. Dan kun je even niet eten en drinken zoals normaal.
Tijdelijke klachten direct na de operatie
Een operatie voor maagkanker kan ook tijdelijke klachten geven, zoals:
- Pijn en ongemak: direct na de operatie kun je pijn hebben. Je arts geeft je medicijnen tegen de pijn.
- Misselijk zijn en overgeven: na de operatie kun je misselijk zijn en moeten overgeven. Hier kun je medicijnen voor krijgen.
- Beperkingen in eten en drinken: het is normaal dat je tijdelijk minder kunt eten en drinken na een maagoperatie. In het begin kun je alleen vloeibaar voedsel eten. Of heel kleine beetjes, wat vaker op een dag.
- Vermoeidheid: moe zijn is normaal na een operatie en kan even duren tijdens het herstel.
- Veranderingen in je ontlasting (poep): dat merk je dan op de wc, zoals verstopping of diarree. Hier zijn medicijnen voor.
- Opgeblazen gevoel en winderigheid: vlak na een maagoperatie kan je windjes moeten laten en een opgeblazen gevoel hebben.
- Afvallen: omdat je minder eet en je spijsvertering is veranderd, kun je afvallen. Bespreek dit met een diëtist, want te veel afvallen is niet goed voor je herstel.
Gevolgen op lange termijn
De operatie kan ook blijvende gevolgen hebben, zoals:
- Geen grote maaltijden meer kunnen eten. Vooral lastig bij uit eten gaan of andere sociale gelegenheden.
- Sommige soorten voedsel helemaal niet meer kunnen eten.
- Aankomen of juist afvallen door veranderingen in de voeding, de maag en de spijsvertering.
- Dumpingsyndroom: bij deze aandoening wordt voedsel te snel vanuit de maag naar de dunne darm ‘gedumpt’. Dat merk je doordat het voedsel er niet verteerd uitkomt op de wc. Je kunt duizelig worden, suf zijn en hartkloppingen krijgen.
- Omdat er zoveel veranderingen zijn in leefstijl, voeding, en eetgewoonten, kun je er emotioneel veel last hebben.
Lees meer over problemen met eten en drinken bij maagkanker.
Bespreek je klachten met je arts of verpleegkundige. Of vraag om een verwijzing. Bijvoorbeeld naar een fysiotherapeut, ergotherapeut, diëtist, of psycholoog. Kijk voor adressen van zorgverleners bij jou in de buurt in onze gids Hulp bij kanker.