Operatie bij baarmoederhalskanker
Deze informatie is gecontroleerd door deskundigen.
Naar colofonBij baarmoederhalskanker in een vroeg stadium krijg je meestal een operatie. Daar kun je van genezen. Soms is ook nog bestraling of chemoradiatie nodig.
Wat houdt een vroeg stadium bij baarmoederhalskanker in?
- De tumor zit alleen in de baarmoederhals (stadium 1) en is kleiner dan 4 cm of:
- De tumor is in een klein deel van de vagina gegroeid (stadium 2A)
Verschillende operaties
Er zijn verschillende operaties mogelijk. Welke operatie in jouw situatie het beste is, hangt af van het stadium van de ziekte en of je een kinderwens hebt.
Lees verder over de verschillende soorten operaties bij baarmoederhalskanker:
- Conisatie: kleine operatie aan de baarmoederhals. Heel soms krijg je deze operatie in combinatie met een lymfeklierdissectie.
- Hysterectomie: verwijdering van de baarmoeder. Soms krijg je deze operatie in combinatie met een lymfeklierdissectie.
- Radicale hysterectomie of Wertheim-operatie: uitgebreide operatie waarbij de arts de baarmoeder, een stukje van de vagina en de bindweefselbanden van de baarmoeder verwijdert. Hierbij doet de arts ook altijd een lymfeklierdissectie.
- Trachelectomie: baarmoedersparende operatie. Hierbij worden de baarmoederhals en de bindweefselbanden van de baarmoeder verwijderd. Dit is ook altijd in combinatie met een lymfeklierdissectie.
Bij een lymfeklierdissectie haalt de arts een deel van de lymfeklieren weg.
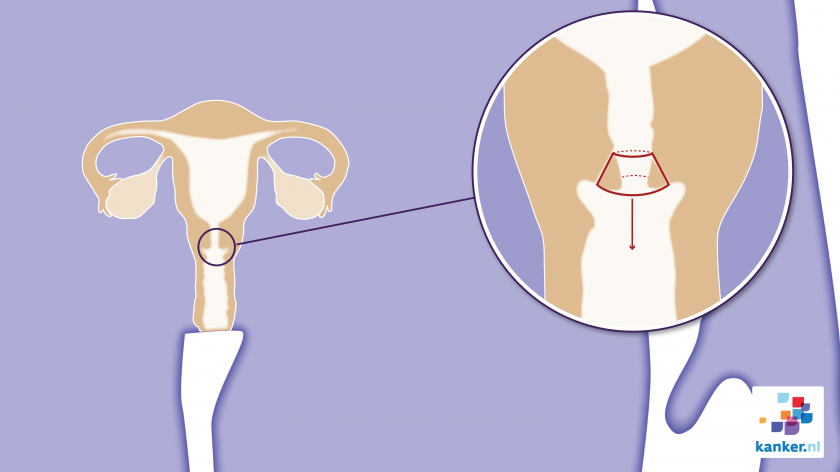
Conisatie bij baarmoederhalskanker
Heb je baarmoederhalskanker in een heel vroeg stadium (stadium 1a)? Dan kun je een kleine operatie aan de baarmoederhals krijgen. Deze operatie heet een conisatie.
Hoe gaat een conisatie?
Bij een conisatie haalt de gynaecoloog via de vagina een kegelvormig stukje van de baarmoederhals weg. De baarmoeder zelf blijft intact. Deze operatie heeft de voorkeur bij vrouwen die een kinderwens hebben. Een conisatie heeft namelijk nauwelijks invloed op je kansen om zwanger te worden.
De operatie gebeurt onder narcose of met een ruggenprik. Meestal mag je dezelfde dag nog naar huis.
Na de behandeling krijg je regelmatig een uitstrijkje en kom je nog een paar jaar op controle in het ziekenhuis.
Bijwerkingen en gevolgen van een conisatie
Na de operatie kun je nog 2 tot 3 weken last hebben van bloederige afscheiding. Dit komt door de vorming van nieuw weefsel.
De operatie heeft verder geen gevolgen. Je wordt nog gewoon ongesteld. Omdat de kans op vroeggeboorte iets groter is, word je tijdens de zwangerschap extra gecontroleerd.
Lymfeklierdissectie
Soms heeft de tumor bepaalde eigenschappen waardoor het risico op uitzaaiingen in de lymfeklieren wat groter is. Dan is het soms nodig om tegelijk met de conisatie een lymfeklierdissectie uit te voeren.
Bij een lymfeklierdissectie verwijdert de gynaecoloog alle lymfeklieren in het bekken. Dit gebeurt uit voorzorg, om te beoordelen of er nog bestraling nodig is.
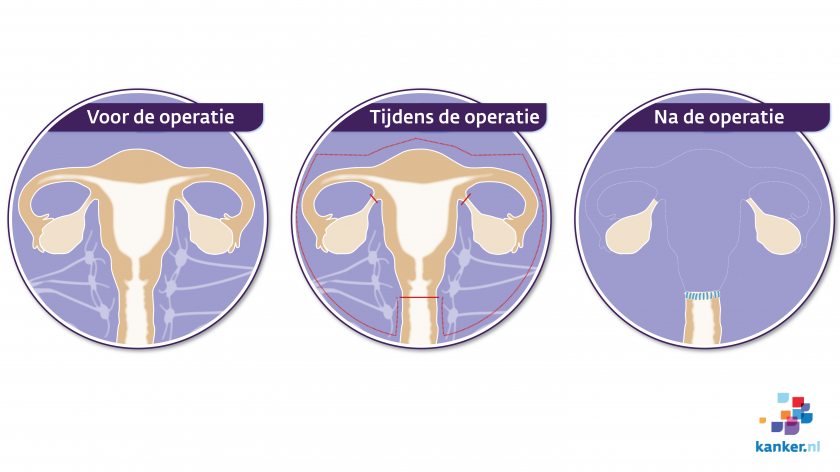
Verwijdering van de baarmoeder bij baarmoederhalskanker (hysterectomie)
Heb je baarmoederhalskanker in een heel vroeg stadium (stadium 1a) en geen kinderwens? Dan kan de gynaecoloog je adviseren de baarmoeder en de baarmoederhals te laten verwijderen. Deze operatie heet ook wel een uterusextirpatie of een hysterectomie.
Zitten er kankercellen in de lymfevaten van de tumor? Dan verwijdert de chirurg soms uit voorzorg ook de lymfeklieren in het kleine bekken. Dit heet een lymfeklierdissectie.
De arts kan de baarmoeder op 3 manieren verwijderen:
- via de vagina
- via de buik met een kijkoperatie: de baarmoeder gaat ook dan via de vagina naar buiten
- via een snee in de buik: de baarmoeder gaat dan via de buik naar buiten
De gynaecoloog bespreekt vóór de operatie welke operatiemethode in jouw situatie het beste is en of het nodig is om de eierstokken te verwijderen.
Complicaties en gevolgen van de operatie
Mogelijk complicaties en gevolgen van de operatie zijn:
- Nabloeding in de buikwand of in de top van de vagina. Daardoor kan het herstel langer duren. Bij een ernstige nabloeding is soms een tweede operatie nodig.
- Soms werkt de blaas na de operatie minder goed. Je verliest af en toe wat urine. Lees meer over plasklachten.
- Seksuele veranderingen: het orgasme kan voor sommige vrouwen anders aanvoelen.
Na de operatie kun je niet meer zwanger worden, omdat je geen baarmoeder meer hebt. Heb je een kinderwens? Dan zijn er soms nog wel andere mogelijkheden.
Radicale hysterectomie of Wertheim-operatie bij baarmoederhalskanker
Soms is de tumor te groot voor een conisatie of een baarmoederverwijdering. Zit de tumor alleen nog in de baarmoederhals (stadium 1) of in de baarmoederhals en de top van de vagina (stadium 2A), dan adviseert de gynaecoloog meestal een ‘radicale baarmoederverwijdering’. Deze operatie heet ook wel een radicale hysterectomie of Wertheim-operatie.
Het doel van de operatie is om de tumor ruim te verwijderen, zodat er geen kankercellen achterblijven. Tijdens de operatie kan de gynaecoloog goed zien of de tumor alleen in de baarmoederhals zit of verder de vagina in is gegroeid. Dat zegt iets over het stadium van de ziekte.
De gynaecoloog verwijdert tijdens de operatie:
- de baarmoeder en baarmoederhals
- het bovenste deel van de vagina
- een groot deel van het steunweefsel rond de baarmoeder en vagina
- de lymfeklieren uit het bekken
Op de plaats waar de baarmoederhals heeft gezeten, maakt de gynaecoloog de vagina dicht.
Soms blijkt tijdens de operatie dat er toch een uitzaaiing in een lymfeklier zit. Dan verwijdert de gynaecoloog de andere lymfeklieren uit het bekken, maar laat dan meestal de baarmoeder zitten. Het is in dat geval beter om de baarmoederhalskanker te behandelen met chemoradiatie.
Hoe gaat een Wertheim-operatie?
Voor de operatie maakt de gynaecoloog meestal een snee in de onderbuik. Die loopt vanaf het schaambeen tot de navel of net daarboven. Zo kan de arts de hele buik bekijken.
Soms is het mogelijk om de Wertheim-operatie als kijkoperatie met een operatierobot uit te voeren. Het voordeel hiervan is dat je alleen kleine wondjes hebt, minder bloedverlies en je sneller herstelt. Het nadeel is dat mogelijk bij sommige patiënten de kans dat de kanker terugkeert iets groter is. Vandaar dat deze kijkoperatie met operatierobot nu nog niet voor iedereen beschikbaar is. Vraag je gynaecoloog om meer informatie.
Bijwerkingen en gevolgen van een Wertheim-operatie
Een Wertheim-operatie heeft vaak ingrijpende gevolgen op het gebied van seksualiteit en vruchtbaarheid:
- De vagina wordt een stukje korter. Geslachtsgemeenschap is nog wel mogelijk, maar kan anders aanvoelen. Lees meer over seksuele problemen bij baarmoederhalskanker.
- Omdat je na de operatie geen baarmoeder meer hebt, word je niet meer ongesteld en ben je niet meer vruchtbaar. Dat kan veel emoties oproepen. Als je nog niet in de overgang was, worden de eierstokken niet weggehaald en maak je nog steeds hormonen. Je komt dan niet in de overgang.
Andere gevolgen:
- Als de lymfeklieren ook verwijderd zijn, kun je last krijgen van dikke benen door vochtophoping. Dit heet lymfoedeem.
- Soms werkt de blaas na de operatie minder goed. Je voelt niet meer goed wanneer je moet plassen of je kunt niet goed uitplassen. Meestal is dit tijdelijk. Lees meer over plasklachten.
Bespreek de gevolgen met je arts of verpleegkundige. Als je behoefte hebt aan extra begeleiding of hulp, vraag dan om een verwijzing.
Trachelectomie bij baarmoederhalskanker en een kinderwens
Stelt de gynaecoloog je een Wertheim-operatie voor, maar heb je een kinderwens? Dan kan een trachelectomie soms een optie zijn. Dit is een operatie waarbij de baarmoeder blijft zitten.
De arts stelt een trachelectomie alleen voor als je geen uitzaaiingen in de lymfeklieren hebt. Om uitzaaiingen in de lymfeklieren uit te sluiten, kun je voorafgaand aan de trachelectomie een lymfeklierdissectie krijgen. Dit is een operatie waarbij de gynaecoloog alle lymfeklieren in het bekken verwijdert. De patholoog onderzoekt de klieren onder de microscoop. Zijn de lymfeklieren schoon, dan kan de operatie doorgaan.
Een andere voorwaarde voor een trachelectomie is dat de tumor niet te groot is. Als dat wel zo is, kan de gynaecoloog voorafgaand aan de trachelectomie een behandeling met chemotherapie adviseren om de tumor kleiner te maken. Als dit lukt, is een trachelectomie soms alsnog mogelijk.
Er is nog onvoldoende duidelijkheid over het risico op terugkeer van de kanker bij een trachelectomie. Daarom gebeurt deze operatie zoveel mogelijk in onderzoekverband. Je gynaecoloog informeert je over de voor- en nadelen van deze operatie. Uitgangspunt daarbij is dat je genezing voorop staat. De mogelijkheid om zwanger te worden komt op de tweede plaats.
Hoe gaat een trachelectomie?
De gynaecoloog verwijdert tijdens een trachelectomie:
- de baarmoederhals en het steunweefsel eromheen
- de top van de vagina
De baarmoeder blijft dus zitten. De arts maakt de vagina vast aan het onderste deel van de resterende baarmoeder. Omdat de baarmoederhals veel korter is geworden, versterkt de gynaecoloog de baarmoederhals vaak met een bandje: een cerclage.
Omdat de baarmoeder intact blijft, kun je na de operatie nog op de natuurlijke manier zwanger worden. Vaak zijn hiervoor wel vruchtbaarheidsbehandelingen nodig. Daarom verwijst de gynaecoloog je vóór de trachelectomie meestal al naar een gynaecoloog die gespecialiseerd is in voorplanting.
In welke ziekenhuizen kun je terecht voor deze behandeling?
Er zijn maar een paar ziekenhuizen in Nederland die een trachelectomie doen. Dit zijn het LUMC in Leiden, het Radboudumc in Nijmegen en het UMCU in Utrecht. Je gynaecoloog kan je naar een van deze ziekenhuizen verwijzen. Je kunt ook zelf om een verwijzing vragen.
Bijwerkingen en gevolgen van de trachelectomie
- De vagina wordt een stukje korter. Geslachtsgemeenschap is nog wel mogelijk, maar kan anders aanvoelen. Lees meer over seksuele veranderingen na de behandeling van baarmoederhalskanker.
- Na operatieve verwijdering van de lymfeklieren kun je last krijgen van dikke benen door vochtophoping. Dit heet lymfoedeem. Lees meer over lymfoedeem.
- Soms werkt de blaas na de operatie minder goed. Je voelt niet meer goed wanneer je moet plassen of je kunt niet goed uitplassen. Lees meer over plasklachten.
Bespreek de gevolgen met je arts of verpleegkundige. Als je behoefte hebt aan extra begeleiding of hulp, vraag dan om een verwijzing.
Onderzoek na de operatie bij baarmoederhalskanker
Een patholoog onderzoekt het weggehaalde weefsel onder de microscoop. Met de uitslag wordt duidelijk hoe groot de tumor precies is en of de baarmoederhalskanker alleen in de baarmoederhals zit. Ook wordt duidelijk of er uitzaaiingen zijn naar de lymfeklieren.
Soms is nog een aanvullende behandeling nodig
Mogelijk blijkt de tumor groter dan verwacht en/of is de tumor in de ophangbanden van de baarmoeder gegroeid. Dan is na de operatie soms nog een aanvullende behandeling nodig.
Wanneer er kankercellen in de snijranden of in de lymfeklieren zitten, krijg je vaak ook nog een behandeling. Dat kan bestraling zijn, gecombineerd met chemotherapie. Dit heet chemoradiatie.
Meestal is er na de operatie geen aanvullende behandeling meer nodig, maar blijf je wel nog een paar jaar onder controle. Hoelang dat is, hangt af van de situatie. De arts bespreekt dit met je.